はじめに
新型コロナウイルス感染症が拡大し、特定機能病院である大学附属病院はその対応に追われている。東京慈恵会医科大学附属病院も例外ではない。透析と耳鼻咽喉科の治療を受けていた入院患者の中に、新型コロナウイルス感染者(コロナ感染者)がいて、この患者と接触した医師、看護師、臨床工学技士、他の患者が新型コロナウイルスに感染した。接触者を精査して隔離し、感染の拡大を防いだ。病院内に区画を作り、コロナ感染者を収容し隔離した。東京都から重症8名、中等症30名のコロナ感染者の受け入れを要請されICUを含む専用の病床を確保した。また、感染した医療者のための病床も確保した。予定されていた手術を延期して手術件数を減らし、外来における初診患者の受け入れと救急外来を中止した。
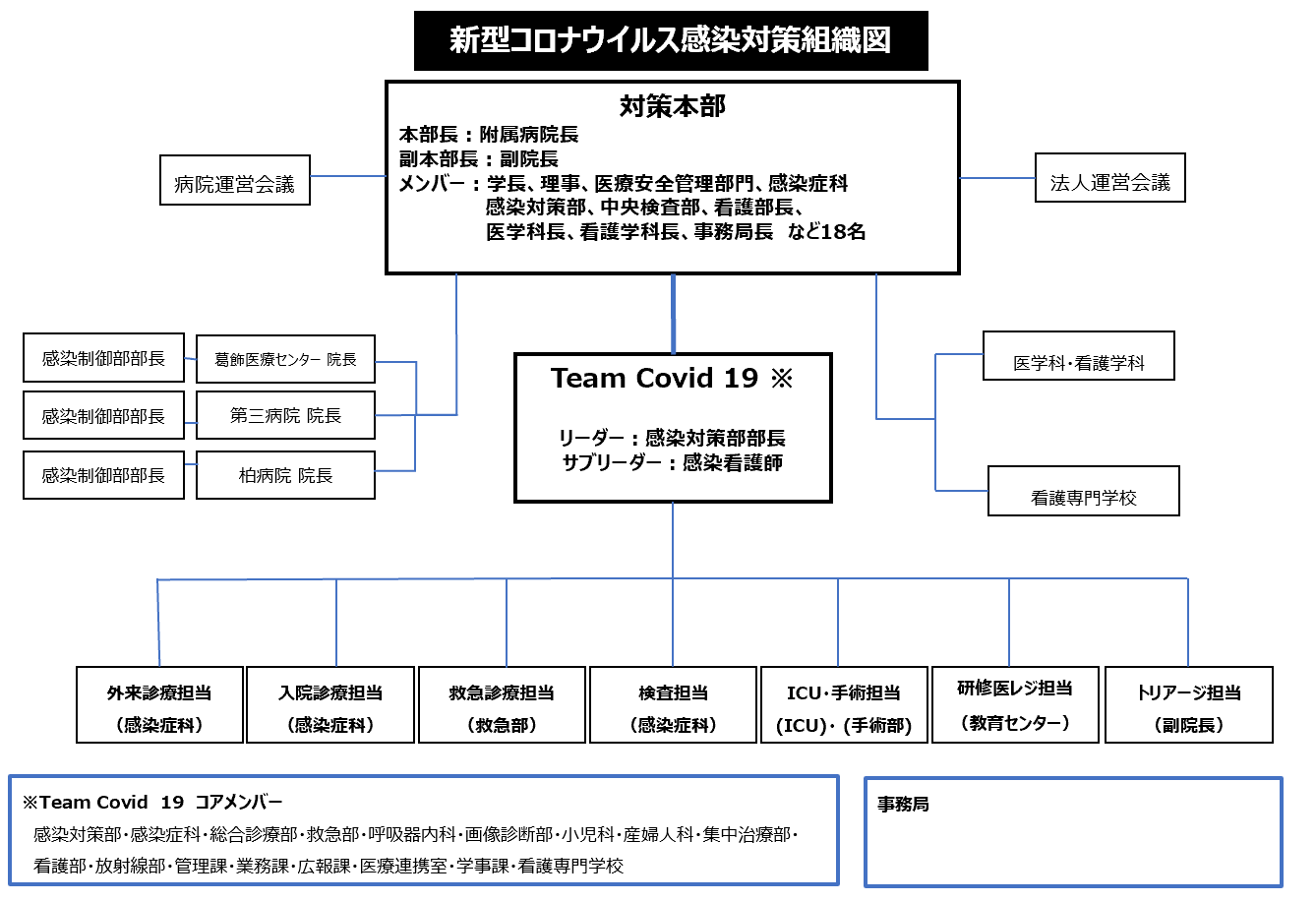
この事例が発生する前から、本学では、早くから、新型コロナウイルス感染症に対応してきた。2月3日にはダイアモンドプリンセス号に、感染症専門医と看護師を派遣し、船内の衛生指導にあたらせた。コロナ感染者を附属病院の感染症病棟に収容し、患者受け入れ態勢を整えた。また、基礎医学講座の協力を得て、PCR検査体制の構築に向けて準備した【図表1】。2020年2月17日にTeam COVID-19を立ち上げ、新型コロナウイルス感染に特化した問題に取り組むことになった。その後、3月26日に全学を対象としたCOVID-19感染対策本部を設置し、病院長を本部長、理事を副本部長に任命した【図表2】。対策本部には医師、看護師、教職員が参加して情報を共有し、新型コロナウイルス感染症に関する多様な問題に対応できる体制を構築した。我々の経験を踏まえ、病院機能を中心として、問題点を抽出し考察した。
| 図表1 |
| PCRセンターにおけるCOVID-19の検査 |
| 慈恵医大ではPCR検査に早くから取り組み、熱帯医学講座、病院中央検査部、臨床検査医学講座が協働してきた。その後、細菌学講座、ウイルス学講座がPCR検査を支援することになり、PCRセンターを立ち上げ全学的に取り組んでいる。 |
 |
| 図表2 |
| 慈恵医大におけるTeam COVID-19と新型コロナウイルス感染対策本部 |
| 慈恵医大では2020年2月17日に新型コロナウイルス感染に特化した問題に取り組むため、Team COVID-19を立ち上げ、同年3月26日に新型コロナウイルス感染症対策本部を設置して、附属病院を含めた全学的な感染対策に取り組むことになった。図はTeam COVID-19と新型コロナウイルス感染対策本部を示したもの。 |
 |
特定機能病院が新型コロナウイルス感染症患者を受け入れる問題点
特定機能病院は各診療科が専門分化しており、高度先進医療を提供している。感染症に関しても専門の医師や看護師がいる。しかし、受け入れ可能な新型コロナウイルス感染症患者数には限りがある。全ての病床が新型コロナウイルス感染患者で占有されれば、他の疾患で高度先進医療を必要とする患者に適切な医療を提供できなくなる。特にICUはどこの病院でも潤沢ではないので、ICUの受け入れ可能な重症新型コロナウイルス感染患者数には限度がある。本学附属病院では、ICUを区分して、新型コロナウイルス感染患者と非感染患者を分けて対応している。
新型コロナウイルス感染患者は、しばしば透析を必要とする症例が多く、透析室も新型コロナウイルス感染患者の受け入れ準備が必要となる。特定機能病院の対応能力には限界があるので、軽症患者が特定機能病院に集中しない医療体制が必要である。日本は病床数が多いとされているが、今後、多い病床を有効に使えるシステムを考える必要がある。
東京都の方針に従って、軽症患者をホテルに収容し医師がホテル滞在患者を診ることを始めている。可能ならば中等症患者も、他の医療機関が相応に収容できれば、特定機能病院にゆとりができ、重症患者対応に集中できる。
特定機能病院以外の病院でも、新型コロナウイルス感染患者を受け入れているが、感染症に精通した医師や看護師がいるとは限らない。新型コロナウイルス感染患者を受け入れる病床確保と共に、感染防止対策に習熟した医療者を配備することが必要となる。
医療者がいても、マスク、ガウン、フェイスシールド、消毒液などの医療資源が枯渇していれば、医療活動ができない。現在、医療資源の不足は深刻で、それぞれの病院が様々な手段を使って入手しているが、公的な支援が求められる。
また、医療者や検査協力者が、家族感染を防止するために、ホテルなどに宿泊できるような支援が必要になることも考えておかなくてはならない。
緊急事態に協力してくれる医療者、コ・メディカルスタッフ、研究職者などには、特別手当など相応の経済的支援を考えることが必要であろう。
検査体制の構築
本学附属病院の症例は、新型コロナウイルス感染患者と気づかずに入院加療していて、院内で発症し接触者が感染してしまった。患者の感染の有無をチェックするためには検査体制を作ることが必要である。本学では、熱帯医学講座がPCR検査に対応できることを早くから確認しており、検査を始めていた。本学では熱帯医学講座、病院中央検査部および臨床検査医学講座と協働して、1日100件近くの検体検査が可能となっている。その後、細菌学講座、ウイルス学講座がPCR検査を支援することになり、PCRセンターを立ち上げ検査件数を伸ばしている。このような体制作りは一般病院では難しい。大学附属病院は大学と連携して専門家の協力を得られるメリットがある。講座や部門の壁を越えて協力する体制の構築は、大学と附属病院の存在を社会に対してアピール出来るものと考える。
附属病院では、予約入院患者に対して入院当日にPCR検査と胸部CTを全員に施行することになった。特定機能病院の機能が損なわれないように厳しい基準を作ったのである。コロナウイルス感染患者で他の疾患を持った患者への対応が問われるところであるが、院内での感染連鎖を一度断ち切らないと、安全・安心の医療を提供できないことを理解して欲しい。
PCR検査は検査方法によって精度が異なることが問題になっているが、多くの施設における検査方法と結果を照合することによって、検査方法の精度が検証されるだろう。日本としてのデータが集積されて公表され、国際比較が行われることが期待される。また、抗体検査は今後、必要となると思われるが、これらの検査体制を構築するには人的資源とともに、検査方法確立のための経費が必要となるので、公的支援を期待したい。
地方の大学や医療機関では、人と機器が不足していてPCR検査体制を作ることが極めて困難と聞いている。これから、感染が地方に拡大することが予見されている中、早急に対策を講じないと医療崩壊が起こり、人命が失われかねない状況であることを認識しなくてはならない。
医学教育と医師育成の視点から
現在、多くの大学で対面授業に代わって遠隔授業が行われている。大学によっては遠隔授業のインフラ整備が十分でないところがあり、遠隔授業に対応できるシステムの構築は喫緊の課題である。知識の伝授と共に、基礎医学実習や臨床実習をどのように行うのかは大きな課題だ。臨床実習は診療参加型なので、病院で患者を診て学ぶことが基本である。感染のリスクを考えると、臨床実習は適切な管理の下で行われることが求められる。実習などの単位認定に関して、文科省は弾力的な考えを発出しているので参考にしたい。
現在、臨床実習前にコンピューターを使った知識の試験(CBT)と技能試験(臨床実習前OSCE)を実施し、合格した学生に対してStudent Doctorの称号を全国医学部長病院長会議(AJMC)が付与し、それを踏まえて臨床実習が行われている。医療系大学間共用試験実施評価機構(CATO)では、新型コロナウイルス感染症が拡大している中、CBTとOSCEを実施できる条件を検討している。差し迫った問題は、6年生の実習単位認定と医師国家試験の在り方である。医師国家試験の実施が延期されるようなことになれば、臨床研修にも影響が及び、最悪の場合、医師不足が生じかねない。
臨床研修の在り方は常に見直されているが、臨床研修の目的と研修の在り方を再度見直すことが必要ではないのかと考える。臨床研修では、今回のような感染症の大規模な流行、あるいは大規模災害発生時などに対応できる医師としての基本的診療能力を修得することが望まれる。専門医は必要であるが、有事の時に医師として対応できる臨床能力を涵養した上で、専門医としての修練が求められると考える。日本は地震などの災害が多い国であり、大規模災害が発生することが予見されている。有事の時に患者や被災者に対応できる医師や看護師の育成と共に、災害発生時の医療体制を考えておく必要がある。
研究の視点から
緊急事態宣言発令によって、大学の教育・研究機能が止まり、代替方法によって教育・研究機能が行われている。医科大学の研究は広範囲にわたるが、現在、臨床現場で求められているPCR検査などに、基礎医学講座や研究センターなどが協力しているところがある。本学では、講座制が見直され講座縮小が行われた中、細菌学講座、ウイルス学講座、熱帯医学講座を温存し、細菌、ウイルス、その他の病原体による感染症に対応できるように、基礎医学講座の体制を整えた。それぞれの講座は、独自の研究を進めているが、今回、院内感染予防のためにPCR検査が必要となり、3講座は積極的に検査に協力してくれることになった。また、他の基礎系教員も協力を申し出ている。研究機能を持っている医科大学としての強みが発揮されている。有事の時に講座などの壁を越えて、協力体制ができればPCR検査などをより積極的に行うことが可能となる。このように大学が有機的に対応できることを社会に示すことによって、医科大学の社会貢献をアピールできると考えている。
今後、COVID-19の治療薬やワクチンの開発などが求められるが、それを支えている基礎研究の重要性の理解を求めることも必要だと考える。最近は、利益に結び付く研究が奨励されている風潮を感じるが、基礎研究の重要性を再認識したい。産官学の協力体制がこのような時に必要ではないのかと考える。
医療経済の視点から
新型コロナウイルス感染症の拡大によって、病院はこれまで経験したことのない甚大な影響を受けている。院内における感染の連鎖を断ち切るために行っている施策は、外来患者数、入院患者数、手術件数の激減をもたらしている。私立医科大学は医療収入が予算の90%を占める。新型コロナウイルス感染症の拡大によって医療収入は激減する。また、感染対策にこれまでも多額の経費が掛かっている。目に見えない経費が相当額あることに理解を求めたい。
私立医科大学は複数の附属病院を持っている。本院だけでなく分院も同様な影響を受けることが考えられるので、大学全体としての影響は甚大である。私立医科大学を運営している立場としては、この点についても強調し、国や国民の理解を求めたい。
おわりに
新型コロナウイルス感染症の拡大によって、日本の医療体制の長所短所が見えてきた。今後、このような事態がいつ発生するか分からないが、日本の医療体制の脆弱な部分を強化していく方策を考えることが求められる。有事の時に病院、医療者、医療資源に関する情報の一元化と、見える化が求められる。それをどこがやるのか、また、出来る仕組みを作っておくことが必要ではないか。その上で、各医療機関に求める役割を発出できる体制を作ることが今後の課題だと考える。東日本大震災の時に、発災時には全国から多くの医療チームが集まったが、道路の事情で現地に行けず、帰ったチームがあったと聞いた。情報の一元化と適切な指令が出ていたなら、より適切で有効な被災地支援を行えたのではないかと考えた。また、急性期を過ぎた長期にわたる支援は、ニュースバリューが無くなり次第に疎かになったという経験がある。新型コロナウイルス感染症がどのように終息するのか予測できないが、“喉元過ぎれば熱さを忘れる”とならないようにすることが肝要だ。
日本は地震が各地で多発しており、いくつかの地域では大災害が危惧されている。その時の医療体制をどうするのか、考えておくことが大切だ。それぞれの組織で自己防衛するとともに、地方自治体や国レベルにおける体制の構築が喫緊の課題と考える。