注:この記事は、有識者個人の意見です。COVID-19有識者会議の見解ではないことに留意ください。
- COVID-19(新型コロナウイルス)感染症の流行は、小児に様々な影響を与えたが、日本では欧米の一部の国と比較して、小児の予後は比較的良好であった.
- 感染力の増加したオミクロン株の流行に伴い、日本においても小児の新型コロナウイルス感染症の患者が激増した。
- 2022年に入り、痙攣、意識障害、急性脳炎・脳症、クループ症候群を呈する小児重症患者が増え、基礎疾患のない生来健康であった小児の死亡例も増えてきて、特に年少児の報告が多い。
- 新型コロナウイルスワクチンの有効性(オミクロン株に対する効果も含めて)と安全性(小児に対しても)に関する国内外のデータが蓄積されてきた。
- 小児に対する新型コロナウイルスワクチンは小児用ワクチンとして使用開始されたが、特に5~11歳の小児への接種率は、年長児に比べて低い。再び感染拡大が懸念されている状況の中、日本小児科学会から小児に対するワクチン接種に関する声明が「意義がある」から「推奨します」へと変更された。
はじめに
日本国内においてCOVID-19パンデミック第7波による新規感染者数は減少傾向が見られ始めたが、依然として高い水準で推移しており、オミクロン株が流行して以来、小児患者の割合が相対的に増加している。高齢者を含めた成人と比べ、COVID-19の小児患者は臨床的には、無症状または軽症で良好な経過を辿るケースが多いが、感染者数の急増に伴い、小児において、肺炎やクループ症候群などの呼吸器疾患に加え、悪心・嘔吐などの胃腸炎様症状、痙攣・意識障害・急性脳炎・脳症といった中枢神経症状を呈し重篤化する症例や死亡例の報告も増えてきて、小児医療を圧迫している。ここでは、COVID-19に関する小児の疫学・臨床データを経時的にまとめ、小児に対する新型コロナウイルスワクチン接種に関する現在の位置付けに至った経緯に関して解説する。
小児新型コロナウイルス感染症の疫学
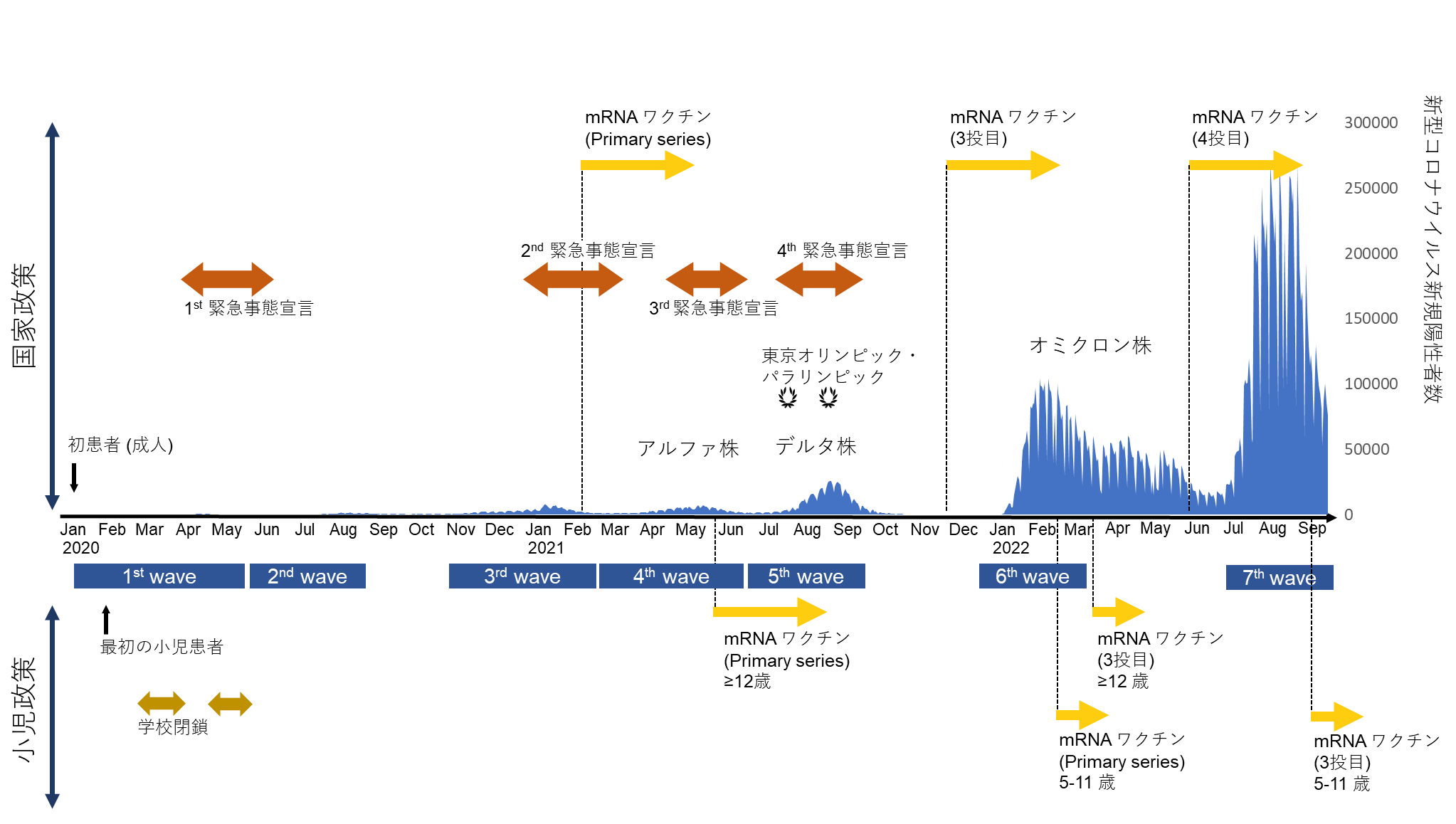
2020年2月中旬、北海道で、COVID-19の最初の小児患者が診断された【図表1】[1]。
| 図表1 |
| 日本におけるCOVID-19関連事象の年表 |
| 日本におけるCOVID-19のマイルストーンについて、国全体と小児の観点から説明。 |
 |
| 2022年9月17日時点の厚生労働省のデータベース(https://www.mhlw.go.jp/stf/covid-19/open-data.html)から、新規COVID-19検査陽性症例を抽出した。 |
COVID-19感染症流行の第1波と第2波では、0〜9歳の小児は一次感染者の4%を占めるに過ぎなかった[2]。20歳未満の小児の割合は2020年10月上旬まではピーク時で全体の15%にも達せず[3]、小児の感染源は、家庭内感染が最多であった(32%)[3]。0〜9歳の子どもから他者への二次感染はまれで、学校閉鎖にかかわらず、子どもは地域の感染伝播に大きな役割を果たしていなかった[2]。
第4波が始まった2021年4月の時点では、累積患者数全体に占める20歳未満の子どもの割合は、10歳未満で3%、10歳以上で7%と以前として、低いままであった(https://www.mext.go.jp/content/20210428-mxt_kouhou01-000004520_1.pdf)【図表2】。
| 図表2 |
| 2020年9月2日~2020年9月8日の週からの日本全国の1週間毎の人口10万人当たり週間新規陽性者数の推移(2022年9月14日~2022年9月20日の週まで) |
| 厚生労働省公表の週別の年代別新規陽性者数と総務省統計局「国税調査」「同推計人口」による年齢別人口を基に永井良三先生、大林千一先生が算出 |
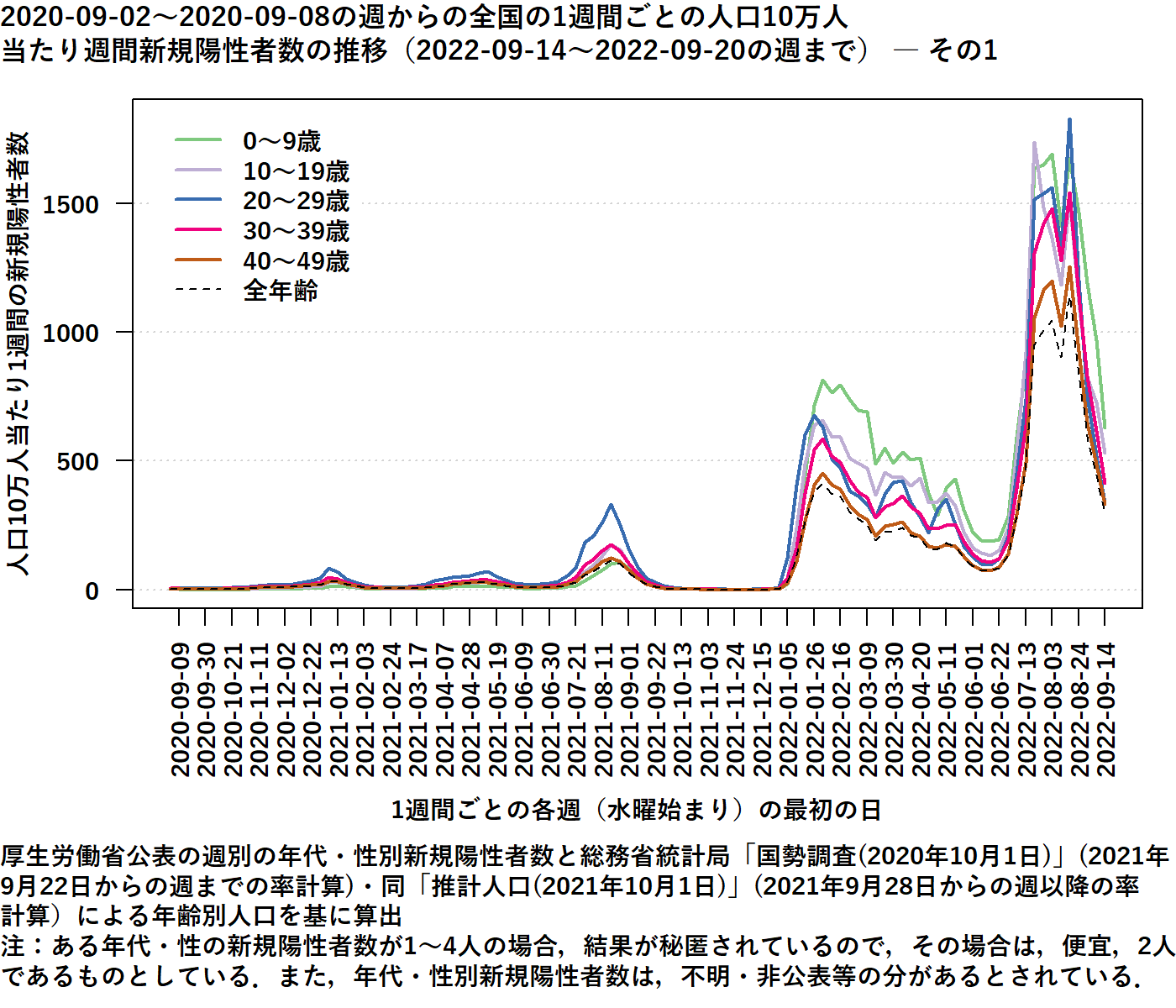 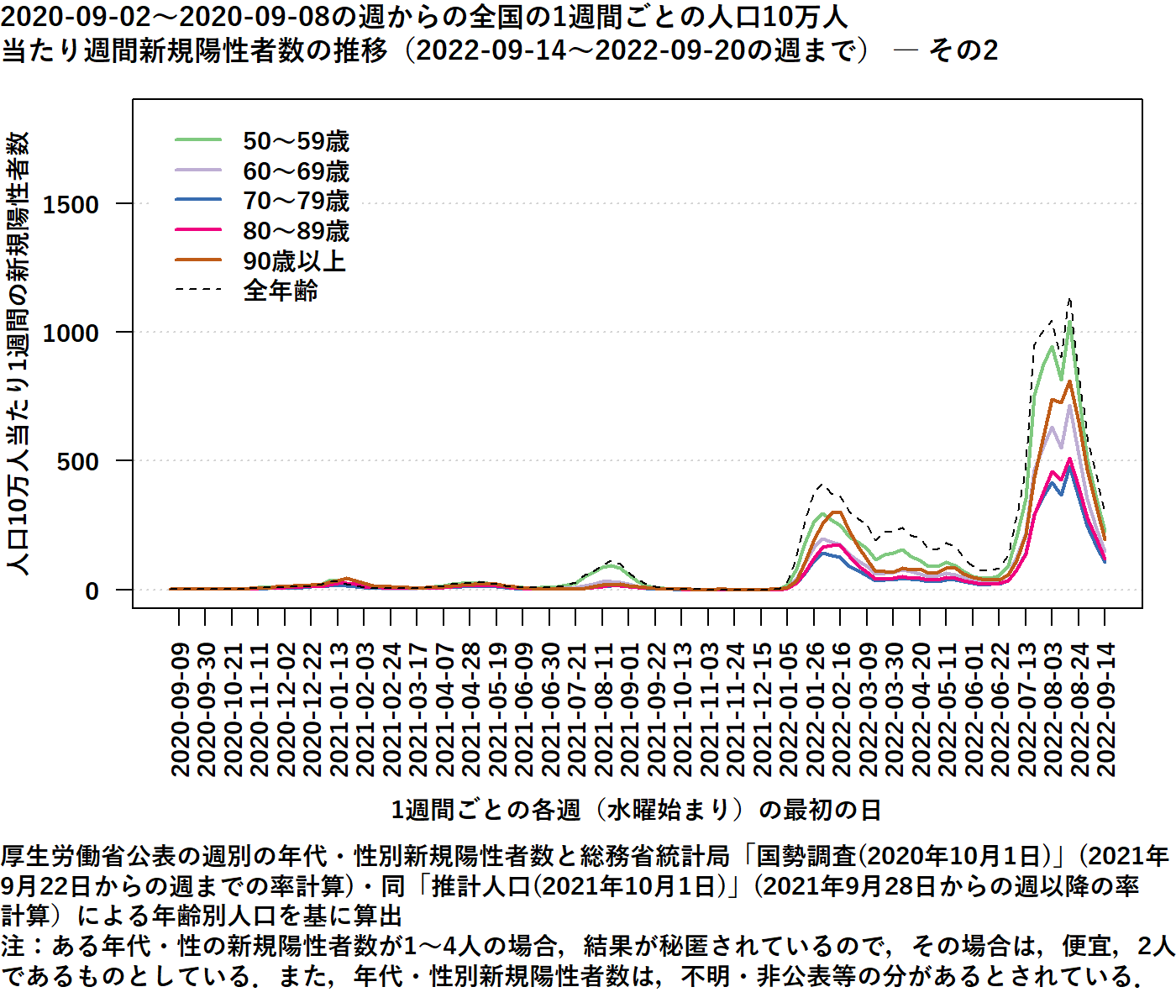 |
| 永井良三先生、大林千一先生によるグラフでみる人口で補正した年代別・都道府県別新規感染率(武見基金有識者会議COVID-19有識者会議)からの引用(初版2022年7月22日寄稿、第10版2022年9月23日更新) |
感染性の高いVariants of Concern(変異株)の出現と、成人を中心としたCOVID-19ワクチン接種の普及を受けて[4]、オミクロン変異株に置き換わった第6波の2022年3月までには、新規患者数に占める小児患者数の割合は35%にまで増加した。これはワクチン接種によって、相対的に成人の感染率が低下したことと関係していると考えられた[5]。
上述したように、パンデミックの当初は、子どもの主な感染経路は家族内感染であった。日本小児科学会(JPS)の小児症例レジストリ登録によると、20歳未満のCOVID-19患者5,872人のうち、SARS-CoV-2の感染は73%が家庭内で、10%が学校、9%が保育園・幼稚園で発生していた(https://www.mhlw.go.jp/content/000923423.pdf)。つまり、小児患者の増加は、家庭内感染に依存し、地域伝播の最後の方に観察されることが多かった[6]。しかし、オミクロン株の流行した第6波流行期の2022年1月以降にCOVID-19に感染した2,753人の小児のうち、学校、保育園・幼稚園での感染割合がそれぞれ17%、12%と増加し、家族内感染が48%に減少するなど、感染源の割合に変化がみられた(000967699.pdf (mhlw.go.jp))。さらに幼稚園・保育所における感染の状況も、教師や保育士から子どもへの感染から、子ども同士の感染へと移行していった.
小児新型コロナウイルス感染症の臨床的特徴
日本におけるCOVID-19パンデミックでは、高齢者で死亡率が高い一方、小児では無症状または軽症状が多く見られた[7]。これは、小児と成人では宿主の免疫状態や免疫反応が異なるためと考えられているが、その病態生理の完全な解明には引き続き検討が必要である[8]。相澤らは、小児における各国の新型コロナウイルス感染症に伴う死亡数を下記のように報告した[9]。2022年4月19日の時点で、日本では同年齢の子ども2,000万人のうち、20歳未満の子どもでは12人の死亡が報告された(子供10万人当たり0.06人の死亡率)。
これは、2022年4月21日時点で、フランスで報告されていた同年齢の子ども1,600万人のうち20歳未満の子どもの死亡者数(68人)よりも少ない数(子供10万人当たり0.43人の死亡率)であった。また、2022年4月15日の時点で、英国とウェールズでは、同年齢層の子ども1,300万人のうち、20歳未満の子どもの死亡者数は111人と報告されていた(子供10万人当たり0.85人の死亡率)。特に、米国では、2022年4月23日の時点で、同年齢層の子ども7,300万人のうち、18歳未満の子どもの死亡が1,501件も報告されていた(子供10万人当たり2.06人の死亡率)。9月13日時点における日本国内における小児の死亡数は29人と最近4か月余りで倍以上に増え、さらにはそのうち10歳未満が19人と大部分を占めた(https://www.mhlw.go.jp/content/10906000/000990182.pdf)。
国立感染症研究所の調査によると、2022年1月〜8月の間に20歳未満のCOVID−19関連死亡41例の報告があった(https://www.niid.go.jp/niid/ja/2019-ncov/2559-cfeir/11480-20-2022-8-31.html)。そのうち新型コロナウイルスワクチン接種対象年齢ではない5歳未満が約半数を占めていた.明らかな内因性死亡(外傷を除く疾病による死亡)と判断された29例のうち、約半数の15例(52%)は基礎疾患のない小児であった。死亡に至る主な経緯は、循環器系異常7例(24%:心筋炎、不整脈等)、中枢神経系異常7例(24%:急性脳症等)、呼吸器系異常3例(10%:肺炎、細菌性肺炎等)、その他6例(21%:多臓器不全等)、原因不明6例(21%)であった。新型コロナウイルスワクチンの接種対象年齢となる5歳以上の15例のうち、未接種者は13例(87%)、2回接種者は2例(いずれも12歳以上)であった。
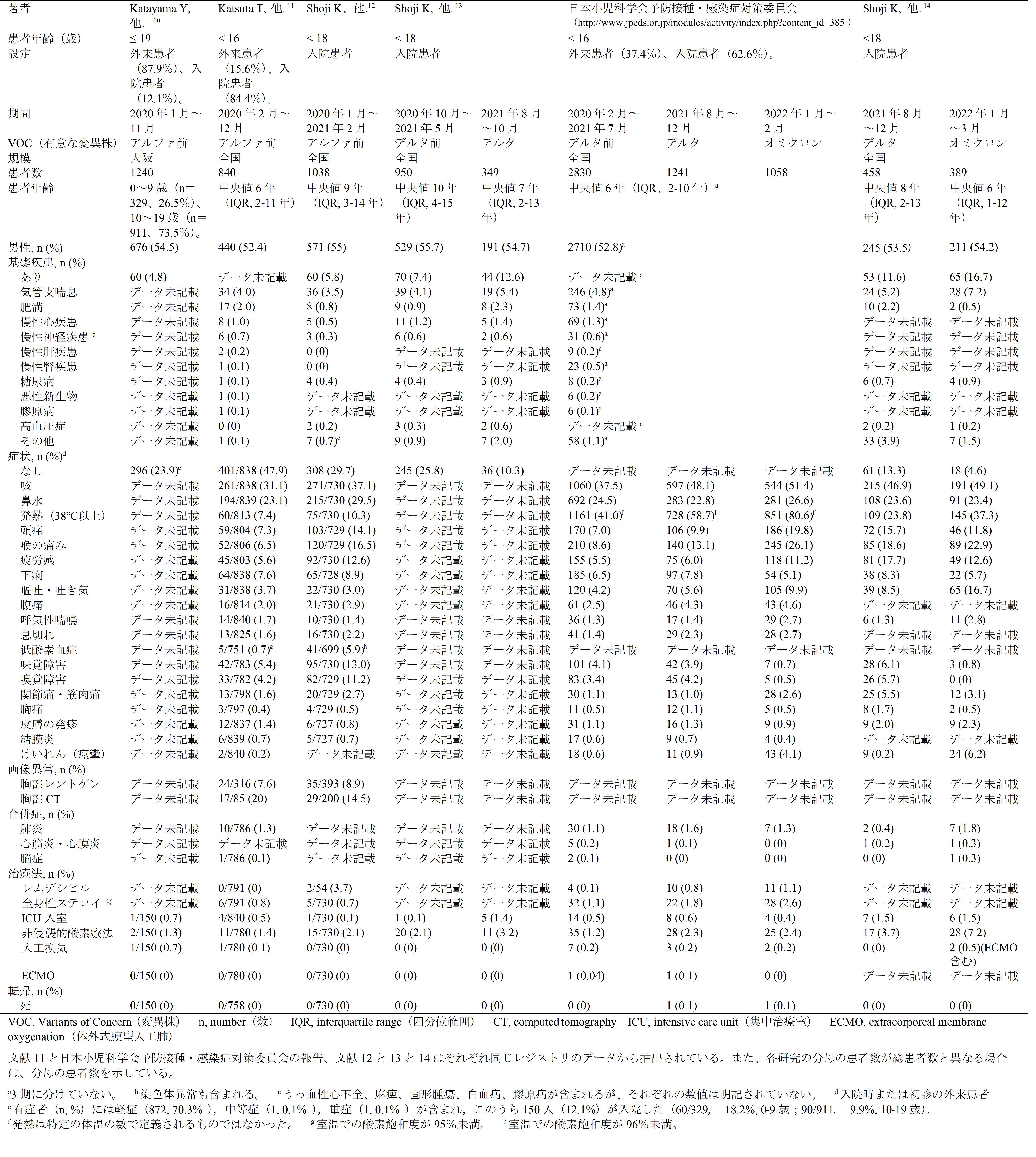
2022年8月末までに発表されたCOVID-19の日本人小児および青年の臨床的特徴に関するデータを【図表3】にまとめた[10-14] (http://www.jpeds.or.jp/modules/activity/index.php?content_id=385)。
これには2つの主要な小児科レジストリが含まれ、JPS(日本小児科学会)レジストリは外来患者および入院患者をまとめたものである(http://www.jpeds.or.jp/modules/activity/index.php?content_id=385)[11]。もう1つは、全年齢のCOVID-19入院患者を対象とした日本最大のレジストリを用いたもので[15]、そのレジストリ登録患者から小児データを抽出し解析している[12, 13]。両レジストリは医師の自発的な参加によって作成されたものである。図表3には大阪府から提供されているデータも含めた[10]。注意すべき点としては、これらは国内最大規模の登録数であるにもかかわらず、小児患者のごく一部しか含まれていないことである。例えば、JPS登録には、2022年2月28日現在、全国の小児COVID-19症例の0.5%しか登録されていなかった(http://www.jpeds.or.jp/modules/activity/index.php?content_id=385)。
変異株の出現とともに、小児入院患者における臨床的特徴は大きく変化してきた。これは、株によって引き起こされる症状が異なることに加え、感染拡大による総患者数の増加に伴い、各地域での利用可能な病床数が減少し、無症状または軽症の患者の隔離は、病院からホテルや家庭環境へと移行していったためと考えられる[13]。実際のところ、第3波までの入院患者のうち、約3分の1が無症状であった[12]。当時は、無症状や軽症の子供も含めて、ほとんどの小児患者が日本政府の勧告により隔離入院し、経過観察されていた[11]。また、親が重症のCOVID-19を発症し、世話をするものがいないため、入院している子供もいた[12]。
COVIREGI-JPのデータによると、デルタ株が流行した第5波に入り、より若い患者、基礎疾患のある患者、症状のある患者、集中治療室(ICU)入室の割合が高くなるなどの変化が見られた[13]。しかし、人工呼吸管理を要する患者や死亡した患者はいなかったため、予後は比較的良好に保たれた。JPSの報告によると、オミクロン株が流行した第6波(2022年1月~2月)では、発熱、吐気・嘔吐、痙攣といった症状が目立つようになった一方、味覚障害や味覚異常は少なくなっていた(http://www.jpeds.or.jp/modules/activity/index.php?content_id=385)。
デルタ株流行期(2021年7月~11月)とオミクロン株流行期(2022年1月~2月)の基礎疾患のない小児来院患者(それぞれ106人と113人)の臨床像を年齢毎(4歳以下、5~11歳、12~17歳)に比較した国立成育医療研究センターからの報告では、5歳から11歳において、嘔吐の頻度がデルタ株流行期では21.7%(23例中5例、21.7%)に認められたのに対し、オミクロン株流行期では47.2%(53例中25例)と増加した(p値0.044)。また、4歳以下において、デルタ株流行期では1.5%(65例中1例)にしか認められなかった嗄声を伴うクループ症候群がオミクロン株流行期には11.1%(54例中6例)で認めれられ(p値0.046)[16]、オミクロン株の出現でクループの発生が急増したという米国の報告と一致していた[17]。我々は急性クループ症候群あるいは喉頭蓋炎様症状を呈した生来健康の10代の入院症例も経験している[18]。重度の嚥下痛を主訴に救急外来を受診し喉頭鏡診察を要した20例の若年成人のケースシリーズにもあるように[19]、オミクロン株の流行に伴い、上気道を中心に強い炎症が引き起こされる症例が増えており、今後も注視する必要がある。また、発熱を呈して国立成育医療研究センターに来院した小児患者における痙攣の頻度を比較した報告によると、デルタ株流行期では、115名中2名(1.7%)にしか痙攣を認めなかったのに対し、オミクロン株流行期では、151名中22名(14.6%)で痙攣を認めた[20]。さらに、熱性けいれんの好発年齢から外れた6歳以上の痙攣症例が3分の1を占めた【図表4】。
| 図表4 |
| 発熱を伴う痙攣を呈した新型コロナウイルス感染症の年齢分布 |
| 国立成育医療研究センターを受診し、発熱と痙攣を呈した新型コロナウイルスの小児患者の年齢分布を、変異株流行の時期と痙攣の既往の有無に分けて示している。 |
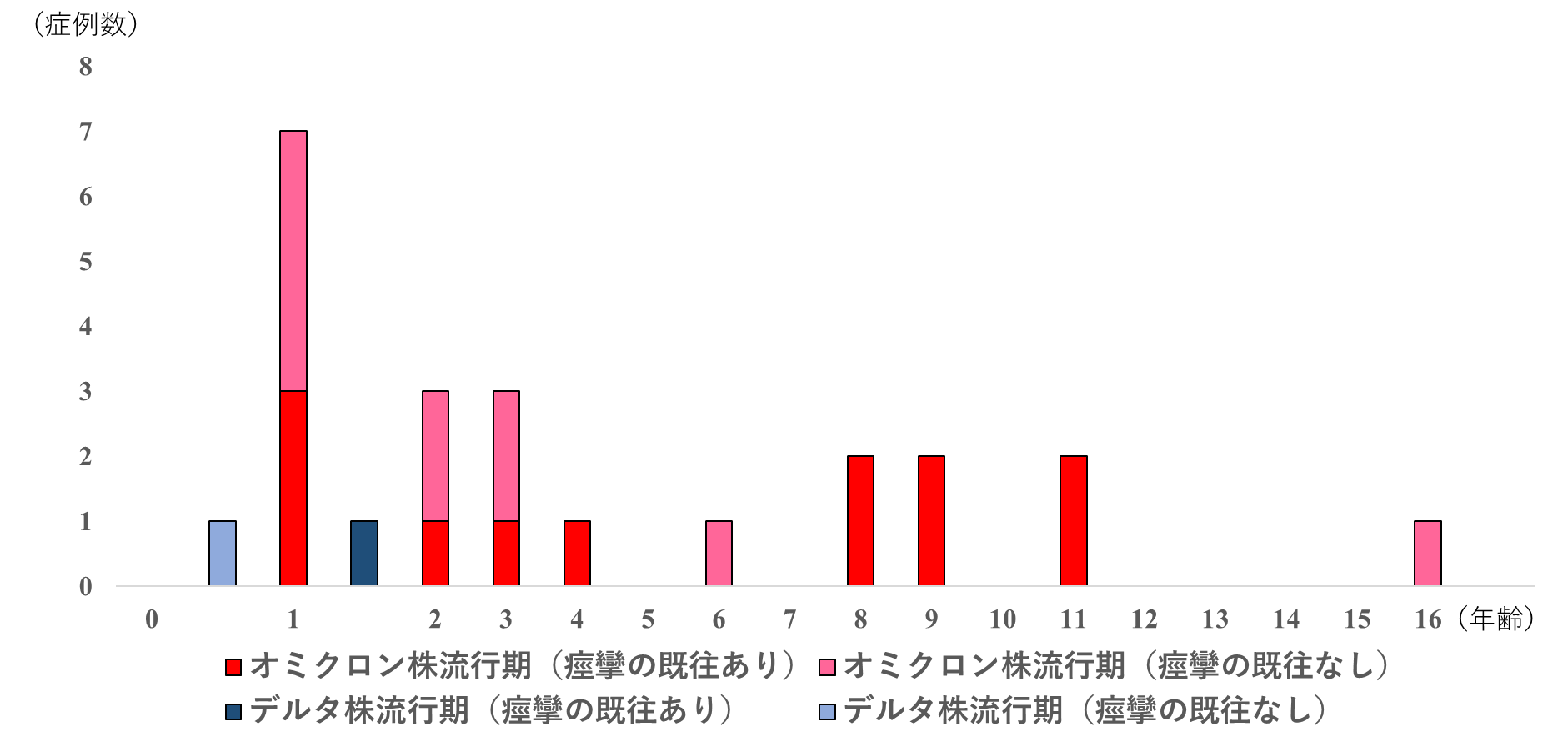 |
| Iijima H, Kubota M, Ogimi C. Change in Seizure Incidence in Febrile Children With COVID-19 in the Era of Omicron Variant of Concern. J Pediatric Infect Dis Soc. 2022. PubMed PMID: 35984115. doi: 10.1093/jpids/piac085をもとに改変 |
なお、12歳以上の小児に対して新型コロナウイルスワクチン接種開始後の2021年7月から2022年2月までに国立成育医療研究センターに入院した有症状の小児における12歳以上の割合が、2021年7月~11月18.5%(17/92)から2022年1月~2月9.1%(4/44)へと減少傾向がみられ 、ワクチン接種の進んだ12歳以上では入院患者数が相対的に減少したことが示唆された。またこの間、入院した基礎疾患のない患者136名(12歳以上は21名)のうち、新型コロナウイルスワクチンを接種したのは1名(0.7%)のみであった。
デルタ株流行期とオミクロン株流行期とを比較したCOVIREGI-JPのデータによると、オミクロン株流行期(2022年1月~3月)の小児新型コロナウイルス感染症入院患者は、デルタ株流行期(2021年8月~2021年12月)と比較して、年齢の中央値が低く、基礎疾患を有する患者の割合が多かった。また2~12歳では発熱とけいれん、13歳以上では咽頭痛を有する患者が多かった【図表3】。酸素投与・集中治療室入院・人工呼吸管理などのいずれかを要した43名の重症例のうち、新型コロナワクチンの2回接種を受けていた患者はいなかった。
日本集中治療医学会と小児集中治療医学会による、新型コロナウイルス関連小児重症・中等症例レジストリによると、2022年9月6日時点、第7波中の集中治療室の主な入院適応は、急性脳症(25.0%)、COVID-19肺炎(19.7%)、けいれん(16.4%)であり、そのうち中学生未満が90%以上(中学生29.6%、小学生未満61.2%)を占めた(https://www.jsicm.org/news/upload/220906JSICM_jscts.pdf)。
日本の小児におけるCOVID-19ワクチン
日本国内において、新型コロナウイルス感染症罹患後の予後は一般的に良好と認識されてきた小児であるが、オミクロン株の感染拡大に伴い若年世代が感染の中心となり、小児の痙攣、急性脳炎・脳症等の症例や死亡例も増えてきており、小児に対する新型コロナウイルスワクチン接種の立ち位置に変化がみられてきた。
2021年2月に国内の医療従事者を対象にCOVID-19の接種が開始され、2021年4月に65歳以上の成人を対象とした接種を開始した(https://www.kantei.go.jp/jp/headline/kansensho/vaccine_supply.html)。12歳以上の小児に対しては、2021年6月からBNT162b2、2021年8月からmRNA-1273の2種類のメッセンジャーRNAワクチンをそれぞれ1回目に使用し、2022年3月末からBNT162b2ワクチンを3回目として使用するようになった。5~11歳児については、2022年2月下旬からBNT162b2ワクチン2回接種が開始されている【図表1】。
2022年9月12日現在、5~11歳の子どもの18.6%、12~19歳の75.5%、50歳以上では90%以上で2回のワクチン接種を完了している(https://www.kantei.go.jp/jp/content/nenreikaikyubetsu-vaccination_data.pdf)。国立成育医療研究センターで2021年11月より新型コロナウイルス感染症で入院した基礎疾患のない0~18歳の患者とその親に対して行っている前向きコホート研究の中で、「新型コロナウイルスワクチンを接種すると感染を予防する効果がある?」という質問に対して2022年9月18日時点、94家庭で回答が得られた。ワクチンの効果ありと考えていた割合は、子供(4歳以上)が79%であったが、親は65%であった。一般の方々にはワクチンの有効性の情報が浸透していないことが示唆される結果であった。
米国疾病対策センター(CDC)と米国小児学会は、新型コロナウイルスワクチン臨床試験で小児に対しても有効性が十分に認められたことを受け、現場で使用可能となった2021年の時点で、小児に対してもワクチン接種を推奨した。それに対して、日本小児科学会からは、基礎疾患のない小児に対しては「意義がある」という声明が発信されていた。当時の小児に対する新型コロナウイルスワクチン接種の日米の推奨度の違いの背景には、日本人小児における安全性のデータが少なかったこと、より重症化リスクの高い人々(高齢者や基礎疾患を有する者等)の接種がまだ普及していなかったことも踏まえワクチン接種の優先順位等も考慮されたことなどが考えられる。
さらに重要なことは、新型コロナウイルス感染症は、成人と異なり小児では比較的予後の良い疾患と考えられていたため、ワクチン接種のメリットとデメリットのバランスが成人に比較して明確ではなかった。特に米国と日本では、上述したように、小児重症者の数において圧倒的な差があった。そのため、日本においては、小児に対する新型コロナウイルスワクチン接種のメリット(発症予防、重症化予防、周りへの感染伝播リスクを下げるための集団免疫等)とデメリット(副反応等)のバランスを考慮した結果、健康な小児へのワクチン接種は「意義がある」という表現になっていた。第6波に入り、日本国内においても、ワクチン未接種者やワクチン接種対象ではない乳幼児の入院症例が多くみられるようになり、ワクチン接種に対するスタンスに変化が見られ始めた。
2022年8月10日、日本小児科学会は、5歳から17歳の小児への新型コロナウイルスワクチン接種に対する考え方を「推奨します」に変更した。その背景としては、小児における新型コロナウイルスワクチンの有効性(オミクロン株に対する効果も含む)と安全性に関するデータが国内外において蓄積されてきたことに加え(有効性と安全性に関する詳細は、新型コロナワクチン~子どもならびに子どもに接する成人への接種に対する考え方~|公益社団法人 日本小児科学会 JAPAN PEDIATRIC SOCIETY (jpeds.or.jp)を参照頂きたい)、オミクロン株の流行に伴い、日本国内で基礎疾患のない生来健康な小児においても新型コロナウイルス感染症罹患後に重篤な病態や死に至る症例が急激に増えてきたことがあげられる。また、入院加療を要する病態として、当初、新型コロナウイルス感染症の重症型は肺炎や多系統炎症症候群(MIS-C)といった報告が相対的に多かったが、2022年に入り、クループ、痙攣、意識障害、急性脳炎・脳症の報告が増加し、重症小児患者の年齢層としては未就学児が最多であった。
重症者に関する発表内容からは、新型コロナウイルスワクチン接種を受けてない患者の報告が多いが、ワクチン接種群と非接種群に分けての統計学的な解析は行われていないこと、現状では5歳から11歳の年齢ではワクチン接種率が全体的に低いことから、その科学的解釈(新型コロナウイルスワクチン接種が臨床的予後にどこまで影響を与えるか)には注意を要する。しかしながら、オミクロン株も含め新型コロナウイルスワクチンの予防効果が徐々に明らかになってきたことを踏まえ、ワクチン接種が広まることで小児の新型コロナウイルス重症患者の発生を予防する効果が期待できるという判断に至ったうえでの声明の変更であったと考えられる。大きな決断を行うには日本人小児においてのさらなるデータが蓄積されることが理想的ではあるが、追加情報を待っている間に、小児感染者が増え、それに伴い重症者も増えることが危惧される。
おわりに
医療において、100%安全ということはない。頻繁に使用されている解熱薬であっても副作用がない、あるいはデメリットがないとは言い切ることはできない。医療はメリットとデメリットとのバランス関係の上に成り立っている。その医療を受入れるかどうかは最終的には、個人の判断が優先されるが、その判断を行うにあたり、然るべき機関・専門家が現時点でわかっている情報を共有・解釈し、その時点で国民にとってベストと思われる決断を行いそのメッセージを発信することは大変重要である。変化し続ける新型コロナウイルス感染症の状況と医療のバランスを見据えた上での日本小児科学会の英断を尊重したい。
[引用文献]
- Kakuya F, Okubo H, Fujiyasu H, Wakabayashi I, Syouji M, Kinebuchi T. The First Pediatric Patients with Coronavirus Disease 2019 (COVID-19) in Japan: Risk of Co-Infection with Other Respiratory Viruses. Jpn J Infect Dis. 2020;73(5):377-80. PubMed PMID: 32475878.
- Ko YK, Furuse Y, Ninomiya K, et al. Secondary transmission of SARS-CoV-2 during the first two waves in Japan: Demographic characteristics and overdispersion. Int J Infect Dis. 2022;116:365-73. PubMed PMID: 35066162. Pubmed Central PMCID: PMC8772065.
- Imamura T, Saito M, Ko YK, et al. Roles of Children and Adolescents in COVID-19 Transmission in the Community: A Retrospective Analysis of Nationwide Data in Japan. Front Pediatr. 2021;9:705882. PubMed PMID: 34447727. Pubmed Central PMCID: PMC8382948.
- Zhang Y, Zhang H, Zhang W. SARS-CoV-2 variants, immune escape, and countermeasures. Front Med. 2022;16(2):196-207. PubMed PMID: 35253097. Pubmed Central PMCID: PMC8898658.
- Ledford H. How severe are Omicron infections? Nature. 2021;600(7890):577-8. PubMed PMID: 34934198.
- Furuse Y, Tsuchiya N, Miyahara R, et al. COVID-19 case-clusters and transmission chains in the communities in Japan. J Infect. 2022;84(2):248-88. PubMed PMID: 34390754. Pubmed Central PMCID: PMC8356728.
- Yasuhara J, Kuno T, Takagi H, Sumitomo N. Clinical characteristics of COVID-19 in children: A systematic review. Pediatr Pulmonol. 2020;55(10):2565-75. PubMed PMID: 32725955.
- Yoshida M, Worlock KB, Huang N, et al. Local and systemic responses to SARS-CoV-2 infection in children and adults. Nature. 2022;602(7896):321-7. PubMed PMID: 34937051. Pubmed Central PMCID: PMC8828466.
- Aizawa Y, Takanashi S, Ogimi C. Updates on Coronavirus Disease 2019 in Children in Japan. Pediatr Infect Dis J. 2022. PubMed PMID: 35895890.
- Katayama Y, Zha L, Kitamura T, et al. Characteristics and Outcomes of Pediatric COVID-19 Patients in Osaka, Japan. Int J Environ Res Public Health. 2021;18(11). PubMed PMID: 34072919. Pubmed Central PMCID: PMC8198974.
- Katsuta T, Shimizu N, Okada K, et al. The clinical characteristics of pediatric coronavirus disease 2019 in 2020 in Japan. Pediatr Int. 2022;64(1):e14912. PubMed PMID: 34233075. Pubmed Central PMCID: PMC8446955.
- Shoji K, Akiyama T, Tsuzuki S, et al. Clinical Characteristics of Hospitalized COVID-19 in Children: Report From the COVID-19 Registry in Japan. J Pediatric Infect Dis Soc. 2021. PubMed PMID: 34487185. Pubmed Central PMCID: PMC8522383.
- Shoji K, Akiyama T, Tsuzuki S, et al. Comparison of the clinical characteristics and outcomes of COVID-19 in children before and after the emergence of Delta variant of concern in Japan. J Infect Chemother. 2022;28(4):591-4. PubMed PMID: 35074258. Pubmed Central PMCID: PMC8769918.
- Shoji K, Akiyama T, Tsuzuki S, et al. Clinical characteristics of COVID-19 in hospitalized children during the Omicron variant predominant period. J Infect Chemother. 2022;28(11):1531-5. PubMed PMID: 35963599. Pubmed Central PMCID: PMC9364725.
- Matsunaga N, Hayakawa K, Terada M, et al. Clinical Epidemiology of Hospitalized Patients With Coronavirus Disease 2019 (COVID-19) in Japan: Report of the COVID-19 Registry Japan. Clin Infect Dis. 2021;73(11):e3677-e89. PubMed PMID: 32986793. Pubmed Central PMCID: PMC7543311.
- Iijima H, Kubota M, Ogimi C. Clinical characteristics of pediatric patients with COVID-19 between Omicron era vs. pre-Omicron era. J Infect Chemother. 2022. PubMed PMID: 35933077. Pubmed Central PMCID: PMC9349025.
- Brewster RCL, Parsons C, Laird-Gion J, et al. COVID-19-Associated Croup in Children. Pediatrics. 2022. PubMed PMID: 35257175.
- Iijima H, Tomita K, Okamoto R, Ogimi C. Epiglottitis-Like Symptoms of COVID-19 in the Omicron Wave. Indian J Pediatr. 2022. PubMed PMID: 36125612.
- Piersiala K, Kakabas L, Bruckova A, Starkhammar M, Cardell LO. Acute odynophagia: A new symptom of COVID-19 during the SARS-CoV-2 Omicron variant wave in Sweden. J Intern Med. 2022;292(1):154-61. PubMed PMID: 35170099. Pubmed Central PMCID: PMC9115132.
- Iijima H, Kubota M, Ogimi C. Change in Seizure Incidence in Febrile Children With COVID-19 in the Era of Omicron Variant of Concern. J Pediatric Infect Dis Soc. 2022. PubMed PMID: 35984115.